Шейка зуба — его часть, соединяющая коронку и корень — самое уязвимая зона. Здесь наименее тонкий слой эмали, а соседство этого участка с десной создает своего рода барьер, позволяющий мягкому налету и бактериям свободно скапливаться здесь. Поэтому острая боль у шейки зуба — гораздо более распространенное явление, чем может показаться. И важно уметь распознать признаки неблагополучия как можно раньше, чтобы не допустить осложнений.
Причины и сопутствующие симптомы
 Острая боль у шейки зуба чаще всего развивается по следующим причинам:
Острая боль у шейки зуба чаще всего развивается по следующим причинам:
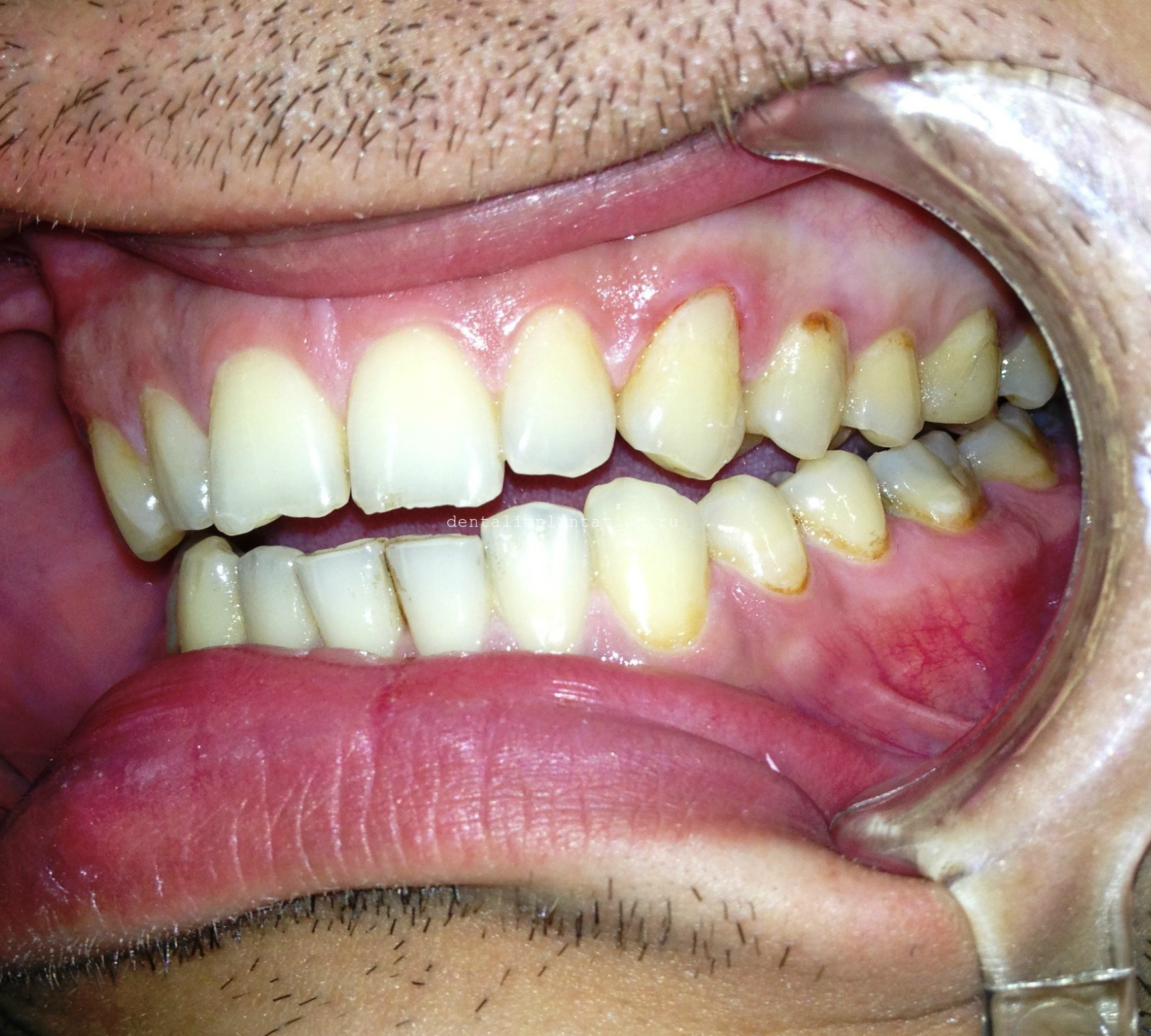
- Кариес. Для кариозного поражения зуба в этой его части характерно ускоренное развитие и более тяжелое течение, чем у других форм и разновидностей этого заболевания. Тонкая эмаль не защищает зуб настолько, чтобы сдерживать развитие болезни, а близость к пульпе усугубляет ситуацию — уже на средней стадии кариеса может развиться острый пульпит. Обнаружить заболевание на начальной стадии можно, только принудительно опустив край десны зубочисткой или другим подручным предметом — кариозный очаг обычно скрыт под мягкими тканями. По мере развития болезни, кариозное поражение может выступать над десной в виде темного «изрытого» пятна или углубления.
- Травма зуба. Анатомические особенности шейки зуба делает перелом зуба в этой его части наиболее вероятным. При неполном переломе, когда коронка не отделена от корня полностью, это состояние проявляется как подвижность зуба и усиление боли при нажиме на него. Обычно при таких травмах повреждаются и ткани десны — кровоточивость и видимые невооруженным глазом ранки и ссадины на десне типичны для перелома зуба.
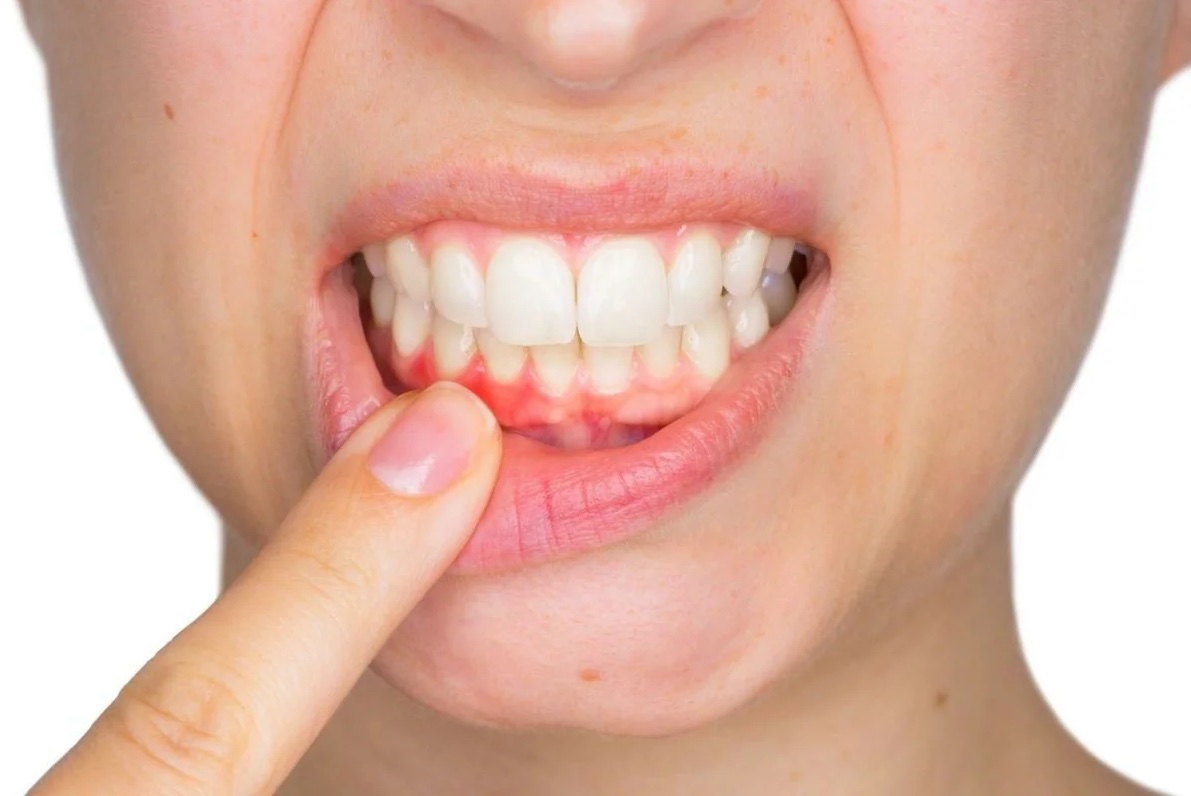
- Гингивит. Воспаление края слизистой десен может имитировать боль у шейки зуба. Но на самом деле так реагирует сама десна на воспалительный и/или инфекционный процесс. Для этого заболевания также характерна отечность и рыхлость десны, ее кровоточивость, а также неприятный запах изо рта.
- Пародонтит. Воспаление, распространившееся на глубокие ткани связочного аппарата зуба, может стать причиной боли, которая ощущается как боль в шейке или корне зуба. Острое течение заболевания сопровождается очевидными изменениями в тканях десны — они становятся красными или синюшными, сильно отекают, а при надавливании на них может выделяться кровь или, при осложненном пародонтите, гной. При хроническом течении болезни можно наблюдать, как опустилась десна и оголилась шейка зуба.
- Гипоплазия эмали. Дефицит эмалевого слоя чаще всего начинает проявляться, начиная с шейки зуба. Так как эта ткань зуба несет ответственность за защиту дентина от различных раздражителей и агрессивных веществ, ее истончение нередко приводит к устойчивому болевому синдрому. Характерно, что наиболее остро боль в шейке зубов проявляется после приема сладкой и кислой пищи, а также при контакте зубов теплом или холодом.
Осложнения
 Так как заболевания в области шейки зуба очень быстро распространяются на его корневую часть, направление, в котором развиваются осложнения, очевидны. В первую очередь страдает корень и пульпа, которая находится в корневых каналах зубов. После развития пульпита (острого воспаления пульпы) изменения могут считаться необратимыми — эту часть зуба необходимо удалить, чтобы остановить прогрессирование болезни и прекратить боль. Но депульпированный зуб считается «мертвым» — он уже не получает питательных веществ и не иннервируется, и его полное разрушение остается вопросом лишь времени.
Так как заболевания в области шейки зуба очень быстро распространяются на его корневую часть, направление, в котором развиваются осложнения, очевидны. В первую очередь страдает корень и пульпа, которая находится в корневых каналах зубов. После развития пульпита (острого воспаления пульпы) изменения могут считаться необратимыми — эту часть зуба необходимо удалить, чтобы остановить прогрессирование болезни и прекратить боль. Но депульпированный зуб считается «мертвым» — он уже не получает питательных веществ и не иннервируется, и его полное разрушение остается вопросом лишь времени.
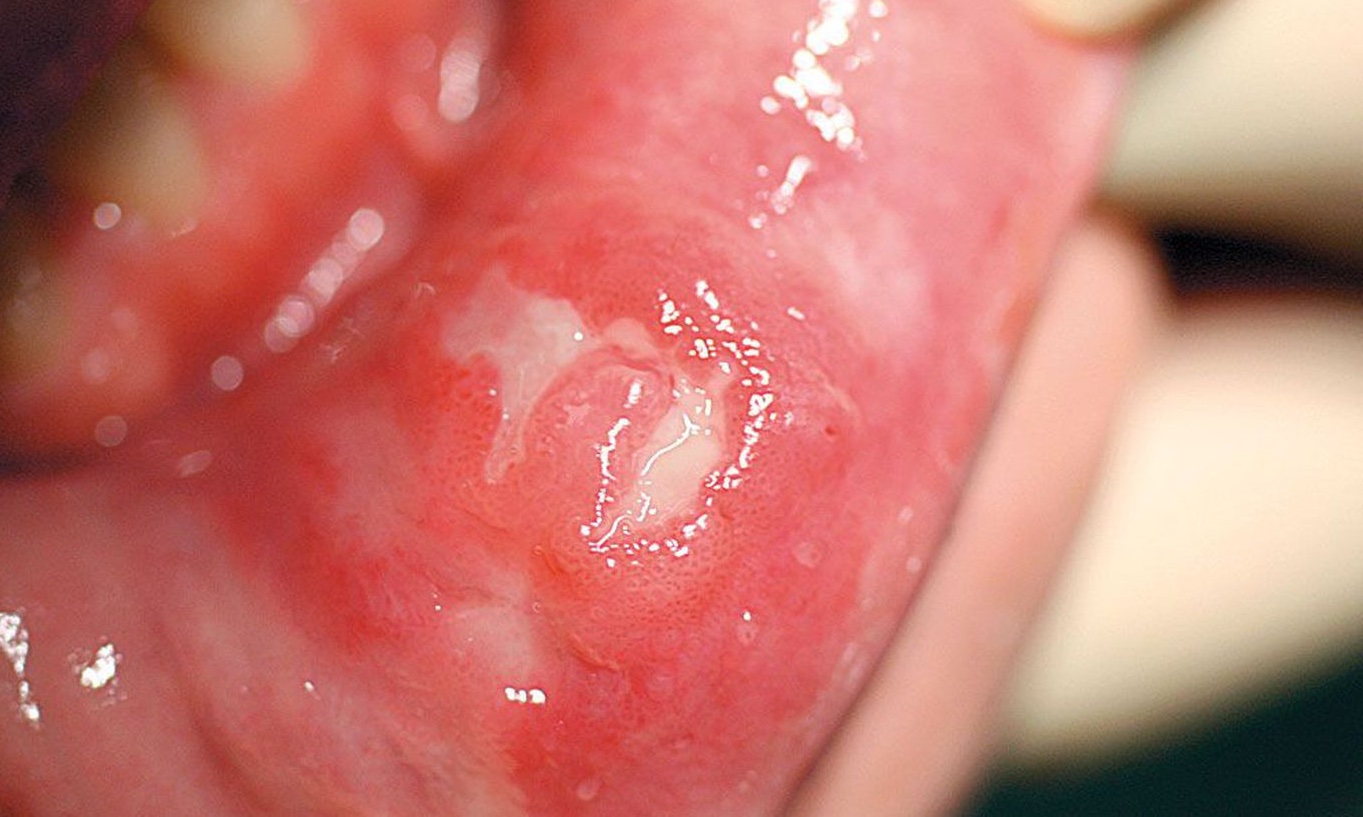
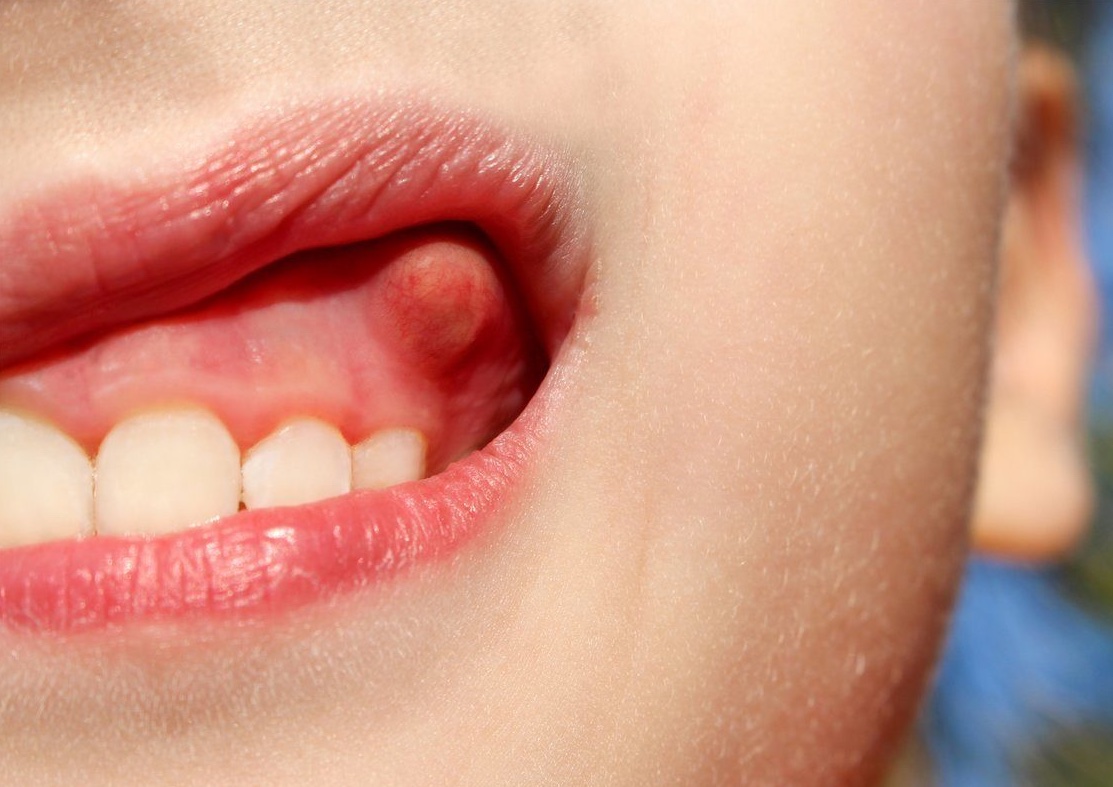
Не менее опасны осложнения на опорно-связочный аппарат зуба. Воспаление и инфекция, при которых болит зуб у шейки, может быстро распространиться на более глубокие ткани — связки зуба, надкостницу, альвеолярный отросток, костные ткани челюсти. В результате наблюдается развитие гранулемы или кисты корня, периодонтальный абсцесс, периостит, а при отсутствии незамедлительного лечения этих состояний высока вероятность осложнений на гайморовы пазухи, орбитальную область и пр.
Лечение
Лечение боли в шейке зуба и причины этого симптома — тесно связанные понятия. В первую очередь необходимо устранить состояния, спровоцировавшие боль. Поэтому перед проведением лечения назначается рентгенографическое исследование, в ходе которого оценивается состояние опорно-связочного аппарата зуба, выявляются осложнения (киста, гранулема, абсцесс и пр.) и только после этого формируется стратегия лечения.
В перечне методов, используемых при терапии, могут применяться:
- пломбирование зуба, пораженного кариесом;
- депульпирование зуба последующим лечением корневых каналов;
- резекция верхушки корня при наличии кисты;
- дренирование абсцесса;
- удаление зуба, если его функциональность утрачена или он создает угрозу здоровым зубам;
- медикаментозное лечение боли, воспаления, бактериальных инфекций.
В ходе лечения может использоваться только один метод или комбинация нескольких из них — это зависит от индивидуальных обстоятельств.
Домашнее лечение
Если нет возможности незамедлительно обратиться к врачу, можно облегчить боль домашними средствами, и скорректировать образ жизни так, чтобы снизить вероятность развития осложнений.
- В течение 3-5 дней вы можете принимать болеутоляющие противовоспалительные препараты из группы НПВС. К ним относятся Нимесил, Найз, Ибупрофен и другие. Важно внимательно ознакомиться с инструкцией к препарату перед тем, как начать его прием, и убедиться, что выбранное вами средство вам не противопоказано.
- Местное лечение также важно — оно помогает снизить активность болезнетворных бактерий и ограничить распространение инфекционного и воспалительного процесса. С этой целью проводится полоскание полости рта антисептиками (Хлоргексидин, Фурацилин), после чего применяются аппликации стоматологических гелей и мазей (Солкосерил, Метрогил Дента и пр.). Перед полосканием подогрейте раствор до температуры тела и совершайте активный полоскательные движения — они помогут вымыть мягкий налет из-под десен в области шейки зуба, а слегка нагретый ополаскиватель не усилит болевой синдром.
[warning title=””]Перед приемом каких-либо препаратов необходимо проконсультироваться с лечащим врачем.[/warning]